指南概述
体外受精胚胎移植(IVF-ET)技术已在我国大陆地区发展27年,近15年来,该项技术迅速成长,大批生殖中心在各地陆续建成。2001~2003年,卫生部主管部门颁布了一系列针对辅助生育技术的技术规范及管理办法,使得该项技术走向规范化,得到健康发展。2005年12月,中华医学会生殖医学分会(CSRM)成立,进一步促进了该学科的学术发展。
近些年来,中华医学会生殖医学分会各方面专家在临床、实验室方面均积累了丰富的经验,形成了独特的见解。为了进一步规范IVF实验室操作,为患者提供更优质的临床医疗服务,学组根据国内外发表的文献和国内实验室专家意见,并参考了美国生殖医学协会和欧洲生殖医学会的相关指南,制定本指南。
由于专业的特点,目前国内外的临床胚胎实验室相关指南大量观点证据级别均较低,或者无循证证据。因此按照CSRM指南共识编写手册的分类,本指南为正式的专家共识指南。
本指南的适用范围为我国已经正式实施IVF-ET技术的生殖中心,在为不育患者实施IVF-ET治疗中,临床胚胎学家进行的人类配子和胚胎操作。制定本指南的目标是协助各个实验室制定自己的标准操作程序,从而获得更加稳定的临床结局,减少差错发生。
IVF-ET实验室操作的关键问题
一、配子与胚胎的总体操作原则
IVF实验室内负责管理工作的临床胚胎学家,应该针对所有配子或胚胎进行的操作制定标准操作程序,并应该按照该标准操作程序培训下级临床胚胎学家。
所有操作方法应该简便、安全、可靠。胚胎培养室还应遵循无菌、无毒、无味、无尘的原则。
新装修胚胎培养室启用前需要做鼠胚试验,鼠胚试验合格后才能投入使用。胚胎培养室还应该有UPS电源,以保障24h不间断供电。
除冷冻复苏等特定操作外,操作与观察过程应该保持配子或胚胎处于37℃的温度、40%~60%湿度的环境下。
IVF实验室内的空气质量情况会明显影响胚胎的发育潜能,建议采取适当的措施改善实验室的空气质量,特别是能够去除空气中VOC的净化系统。
所有操作应该符合无菌原则;所有配子或胚胎操作应该在百级洁净区域内进行。
所有配子或胚胎的培养皿、试管等应该在放入配子或胚胎前标注患者姓名。不应该在同一操作区域内同时操作两位或多位患者的配子或胚胎。应该将一位患者的样本完全处理完并放置入培养箱或液氮容器后再处理下一位患者的样本。不同的容器间转移配子或胚胎前,应该核对两个容器上的患者姓名标识。
所有接触患者配子或胚胎的耗材、试剂需要经过精子存活实验后方可使用,有条件者建议进行鼠胚试验。
所有接触患者配子或胚胎的耗材(培养皿、巴斯特管、吸管、加样器头、取卵针、移植管等),只能一次性使用,使用后按医用垃圾处理。
对配子或胚胎进行的操作时应该进行双人复核。
具体的每一步操作过程,应该有纸质和电子记录保存,以备日后查验。
详细记录每个病人所用的试剂、耗材批号。
二、取卵及捡卵
IVF实验室的胚胎学家在取卵前应与临床医生核对患者信息,在临床医师对患者实施取卵术时,应该同步进行捡卵操作。
由于卵母细胞在长时间处于低于体温的环境下受精能力将下降,非整倍体几率增加,因此,在取卵过程中,应从患者卵巢内抽出的卵泡液应由负压吸引器直接吸入37℃恒温试管架上的无菌试管中。取出的卵泡液应该保持在37℃左右的环境下,尽快在体视镜下识别卵冠丘复合物,通过轻柔吹打、洗涤的方法去除卵冠丘复合物周围的血液、血凝块和卵泡液成分。
以尽可能减少开启培养箱次数、尽可能缩短在培养箱外停留时间为原则,将卵冠丘复合体移至培养箱,记录所用培养液批号、取卵者及拣卵者姓名、培养箱号、卵冠丘复合物形态评估情况以及捡卵核对者的姓名等。
三、精液处理
所有患者夫妇在进行IVF治疗之前,应该进行精液常规分析,分析推荐采用WHO第5版的标准。
除特殊情况外,男性配偶应该在取卵前2-7d排精一次。精液收集在无菌、无毒性的取精杯中,并在取精杯上注明患者夫妇姓名及编号。取精后尽快将取精杯送入精液处理室,建议在1h内开始处理。
精液处理应该在室温下进行。精液处理的目的是去除精浆以及精液中的污染物、杂质和异常精子,并使精子获能。精液处理过程中应该记录取精方法、精液的量、颜色、液化情况等基本参数。如院外取精,或者在采集精液过程中发生特殊情况,应该予详细记录。
目前暂无统一的精液处理方法,可根据各中心经验和精液样本质量选择优选方法。不管采用何种方法,反复长时间离心可能会导致精子的损伤。
处理过程(每步时间、操作者等)及处理后的精子浓度、活率,应该记录备案。
常用精液处理方法为密度梯度离心法或上游法,但对浓度极低的精液样本,建议仅洗涤1-2次后备用,以卵胞浆内单精子注射(ICSI)方式授精。
1.液化不良精液处理:对液化不良的精液,建议在离心前,用无菌注射器吹吸混匀,或巴氏吸管反复吹打混匀,混匀后让未液化团块自然沉淀后弃去,再对样本进行密度梯度离心。
2.上游法:上游法处理精液,推荐直接将原精液样本置于培养基下层,收集上层悬液。不建议先与培养基混匀离心后再上游的处理方式。
3.密度梯度离心法:相对上游法处理精液,密度梯度离心处理后精子的回收率较高。上游法和密度梯度离心法都会显著降低凋亡精子的比例。
四、自然受精
1.自然受精的加精时间:HCG注射后38-40h加精,受精率较为理想。加精时应该双人核对并记录时间、加精量。
加精浓度在很大的一个范围内,获得的受精率类似,在30-50ul的液滴内加精5000-10000条,或在1ml的培养液内加精15万-30万条。但过高的加精浓度可能导致多精受精率升高和培养体系生化环境下降,因此可能有害。
2.精卵共培养时间:常规受精:将精卵共培养18-20h;短时受精:缩短精卵共培养至1-6h(短时受精仅指缩短共培养时间,不包括剥除卵冠丘复合物的颗粒细胞)。
短时受精缩短了精子与卵母细胞共培养的时间,能够改善临床妊娠率。短时受精周期中,多原核发生可能与患者年龄有关。短时受精周期中,多原核发生率对临床妊娠结局的影响尚不明确。与常规受精相比,短时受精的可移植胚胎率及优质胚胎率更高。
五、ICSI
ICSI适应症:除了原卫生部颁布的《卫生部关于修订人类辅助生殖技术与人类精子库相关技术规范、基本标准和伦理原则的通知》中的适应症之外,对于前次IVF多精受精比例较高、没有获得足够可移植胚胎的患者,再次治疗可以考虑ICSI。
解冻睾丸精子行ICSI,能得到与新鲜睾丸精子类似的受精结局。
ICSI之前需要用透明质酸酶和机械的方法去除颗粒细胞,在此过程中,应该尽量减少卵子接触酶的时间,机械去除颗粒细胞的过程中应该使用适当口径的巴斯特管,尽量减少吹吸次数,从而减少机械刺激的应激。
透明带明显异常的卵母细胞自然受精能力下降,采用ICSI方式授精能明显改善受精结局 。
在经过常规卵巢刺激后,获得的未成熟卵母细胞常常存在染色体异常,未表明对这些卵进行ICSI能改善结局 。如经过卵巢刺激获卵均为MI期停滞的卵细胞,行体外成熟培养(IVM)结局不良 。
HalfICSI:部分卵子ICSI(HalfICSI)作为可疑受精困难者的备选,在一定程度上预防IVF完全受精失败。
ICSI操作过程中,可以考虑采用PVP等液体来降低操作难度,但要尽量减少注入卵母细胞的PVP的量。
影响ICSI受精率的最重要的因素包括:卵母细胞的质量和成熟度、精子质量及制动情况、破膜的情况。
在操作人员技术熟练的基础上,受精率低或卵母细胞退化率高的最可能原因是卵母细胞的质量差或成熟度不良 。应该尽一切可能选择活动精子制动后注射,制动过程如果不充分(未划破精子尾部细胞膜)将影响受精率。
如全部精子均为不动精子,可以考虑在ICSI操作中使用睾丸精子、经低渗处理的精子或者在精子中加入精子激动剂 ICSI后应该在记录中记录卵母细胞和精子的情况、操作过程、操作者、所用培养液及耗材详情。
六、早期补救性ICSI
短时受精结合早剥除卵冠丘复合物颗粒细胞(早拆卵),以极体排出(卵子激活)判断受精发生,如卵子激活完全失败或卵子激活发生率低于一定比例时,在加精时间短于8h行补救ICSI称早期补救ICSI。
短时受精(早拆卵)联合早期补救性ICSI对常规IVF周期完全受精失败患者的临床结局有明显改善 ,早期补救ICSI后妊娠的出生结局及新生儿状况与采用射精精液的ICSI后出生结局无统计学差异 。早期补救性ICSI周期出生婴儿的性别比无偏差,出生体重正常,无严重出生缺陷 。但目前还缺乏长时间的随访的结果,因此临床医生可以考虑对这类患者进行短时受精联合早期补救性ICSI。
七、胚胎培养
常规受精结束或ICSI后应该更换培养液及培养皿,随后在IVF授精或ICSI后16-18h之间观察受精情况,记录原核形态、数量。
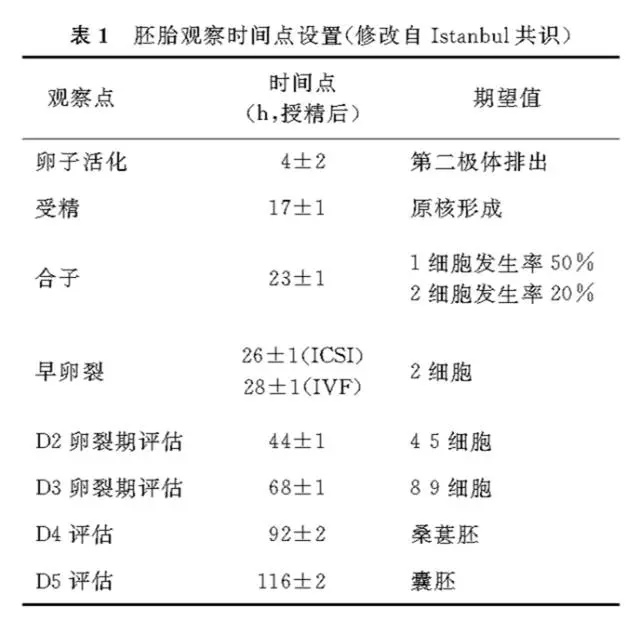
胚胎培养时间点设置:根据2011年版ESHERE发布的Istanbul共识 设置胚胎观察时间点(表1)。由于各实验室培养体系不同、操作方法不同,胚胎发育速度不一致。因此,学组建议各中心应在Istanbul共识的时间点基础上找出符合各自中心最佳观察点。
虽然多原核的胚胎依然有继续发育甚至妊娠的可能性,但多原核胚胎有导致滋养细胞疾病的可能,不应该用于移植和冷冻 。
人类胚胎对外部应激非常敏感,不良应激会导致细胞代谢异常,影响细胞功能和基因表达 。因此,胚胎体外培养的核心工作应该着眼于使胚胎时刻保持在合适的pH值、温度、渗透压等指标的环境中,以利于胚胎保持稳态 。
胚胎的观察应该注意卵裂球数量、碎片所占的百分比、细胞大小的均一性及排列、胞浆颜色以及多核现象等。推荐参考Istanbul共识中的胚胎评分方法,针对每一枚卵裂期胚胎,形态学评分应包含三个方面信息:卵裂球数、级别以及评为这个级别的原因。Istanbul共识中级别的评见表2。
胚胎培养记录中应详细记载所用培养液的品种、批号、培养箱的情况、操作人员等详情。

八、胚胎移植
1.移植胚胎数目:我国卫生行政部门已经有明确的法规限制了移植胚胎的数量 ,但是对于瘢痕子宫、双子宫等畸形子宫、宫颈内口松弛、身高过于矮小等高危患者,移植2枚胚胎将会对母婴造成很大的安全风险,建议进行单胚胎移植。
2.移植胚胎选择:相对而言,卵裂球数量比卵裂球均一情况及胚胎碎片含量更能预测胚胎的发育能力;散在的胚胎碎片比集中的胚胎碎片更加影响胚胎着床;卵裂球内是否存在多核现象显著影响胚胎的着床率 。除了形态学选择外,测定胚胎的氨基酸代谢情况等生化检测指标 、胚胎分泌的微量HCG等方法,也可以考虑作为一种无创选择胚胎的手段。
3.移植方法:应该使用一次性移植导管。超声引导下移植使手术更加精准,并保证稳定的妊娠率 。在装载移植管时务必双人核对,在将含胚胎的移植管置入患者宫腔之前,应该双人核对患者姓名 。
4.移植记录:移植记录应该详细记载胚胎数目、形态学评分、移植时间、移植过程中导管置入深度、出血的情况、以及临床医师和临床胚胎学家的姓名。
九、囊胚培养
囊胚培养的主要目的是对胚胎进行自然选择。对于部分患者而言,囊胚培养移植可能改善她们的临床妊娠率 。囊胚培养可以等待PGD结果出具,利于筛选移植胚胎。囊胚培养增加了胚胎在体外的培养时间,也增加了不利因素影响的风险 。
由于囊胚的营养需求与卵裂期胚胎有差异,因此囊胚培养过程中通常采取一些特殊的条件。目前较多采用序贯培养液进行囊胚培养,但这并非唯一方案。另外低氧培养、集合培养也有可能利于囊胚形成。如果进行囊胚培养,应该具备良好的培养条件。
目前大多数中心按照Gardner囊胚分级法对形成的囊胚进行分级 。在此基础上,为了消除工作人员之间在评分方法上的差异,推荐采用更为细化和客观化的评分手段:扩张之后的囊胚因为囊胚腔明显扩大,内细胞团与滋养层清晰,而且囊胚在此阶段发育的时间较长,因此在此发育阶段进行形态学评分更客观可靠;可以在扩张囊胚的中部最大直径平面(“赤道面”)上以及囊胚最贴近培养皿的底面上分别聚焦后观察滋养细胞和内细胞团。细化的扩张囊胚形态学评分标准见表3。
虽然滋养细胞层将来并不发育成胎儿,但其形态对于囊胚的进一步发育和着床有着非常重要的意义 。D5和D6形成的囊胚均可进行移植或冷冻,D5的囊胚着床率高于D6的囊胚。
不同来源的精子受精后的胚胎,形成囊胚的比例和质量可能存在差异 。D3的优质胚胎,囊胚形成率较高,而且囊胚质量较好 。
囊胚培养移植可能会增加移植取消率。
囊胚培养记录中应该包含培养箱、培养液的情况,并记录囊胚形成的时间。

十、配子及胚胎冷冻
每个生殖中心实验室均应该建立可靠的冷冻保存技术,冷冻过程及放入液氮灌的储存位置时应双人核对。
冷冻方法:虽然玻璃化冷冻技术中采用的冷冻保护剂浓度更高,可能带来胚胎毒性的风险,但玻璃化冷冻的卵母细胞、卵裂期胚胎和囊胚复苏率均明显优于程序冷冻技术 。且从目前国内外获得的短期随访数据看来,玻璃化冷冻复苏的胚胎,移植后出生的新生儿,出生缺陷无明显增加,身长体重也未见明显异常 。因此推荐采用玻璃化冷冻技术进行胚胎的冷冻。
卵母细胞冷冻:目前卵母细胞冷冻技术上不完全成熟,效率较低,建议仅用于因医学原因无法在取卵日受精的患者。HCG后36h取卵,取卵后2h玻璃化冷冻卵母细胞的复苏率显著高于取卵后5-6h冷冻的卵母细胞,因此建议在取卵后2h左右进行冷冻 。
冷冻复苏后的卵母细胞,纺锤体在2-3h重建,线粒体的膜电位2h后恢复 ,因此建议在复苏2-3h后进行ICSI。
胚胎冷冻:移植剩余的胚胎,可以考虑按照一定的质量标准选择后,进行胚胎冷冻。发育速度过慢或质量太差的胚胎,不论是卵裂期胚胎还是囊胚,其复苏后存活率和着床率都会显著降低。每个冷冻容器内的胚胎数量推荐结合拟复苏移植的胚胎数量和所在中心的复苏率来确定 。
玻璃化冷冻液中的平衡时间明显影响胚胎复苏率以及复苏后的发育能力,平衡时间的长短应该与温度相适应:温度越高(37℃),平衡时间越短;温度较低(“室温”),平衡时间应该适度延长。扩张较充分的囊胚冷冻复苏后存活率较好,建议这些胚胎在进行玻璃化冷冻前应进行人工皱缩排出囊胚腔内的液体 。
复苏后胚胎存活的情况,可以根据胚胎形态和继续培养过程中胚胎发育情况来综合判断。能进一步发育的胚胎预后良好。卵裂期胚胎,如果复苏后有部分卵裂球发生损伤,提示胚胎发育潜能不良不利于后续的临床结局 。
冷冻记录:应该包括冷冻方法、每个容器内的胚胎数量、发育阶段、形态学评分、在液氮容器内的储存位置。
为保证冷冻中的配子或胚胎的安全,应该监测液氮容器内的液氮液面位置,建立完善的冷冻管理制度。
十一、辅助孵出
辅助孵出应用于新鲜周期移植的价值一直存在争议,目前的证据不推荐对所有移植的胚胎进行辅助孵出。而对于那些临床预后较差的患者,如反复植入失败、胚胎质量较差、胚胎透明带异常的胚胎以及高龄的患者(>38岁),辅助孵出可能改善种植率 。
通过时差成像技术观察,发现复苏胚胎(尤其是复苏囊胚),辅助孵出后可以利于胚胎的后续孵出,但对临床结局是否存在改善尚不明确。目前可以考虑采用激光辅助孵出设备进行胚胎的辅助孵出。
指南总结
一、索引
配子与胚胎的总体操作原则;取卵及拣卵;精液处理;自然受精;ICSI;早期补救性ICSI;胚胎培养;胚胎移植;囊胚培养;配子及胚胎冷冻;辅助孵出
二、简略说明
IVF实验室负责人,应该针对所有配子或胚胎操作制定标准操作程序。捡卵时,尽可能缩短卵冠丘复合物在培养箱外停留时间;精液处理方法应根据精液具体情况而定;自然受精的加精时间为HCG注射后38-40h,受精率较为理想;加精浓度在很大的一个范围内,获得的受精率类似;
影响ICSI受精率的最重要的因素包括:卵母细胞的质量和成熟度、精子质量及制动情况、破膜的情况;短时受精(早拆卵)联合早期补救性ICSI对常规IVF周期完全受精失败患者的临床结局有明显改善;胚胎培养和观察应严格按照设定的时间点进行,D3胚胎的卵裂球数量比卵裂球均一情况及胚胎碎片含量更能预测胚胎的发育能力;
囊胚培养的主要目的是对胚胎进行自然选择;虽然滋养细胞层将来并不发育成胎儿,但其形态对于囊胚的进一步发育和着床有着非常重要的意义;玻璃化冷冻的卵母细胞、卵裂期胚胎和囊胚复苏率均明显优于程序冷冻技术;辅助孵出应用于新鲜胚胎移植的价值一直存在争议,对复苏胚胎移植可能改善临床结局。
三、下一步研究指导、方法学
下一步的研究应该着重于各种操作技术对比的RCT研究,获得更强的证据;应考虑到全国范围内环境、人群和实验室具体条件的区别,多中心研究要纳入不同地域的中心。
瑞柏生物(中国)股份有限公司
邮箱:info@reprobiotech.com 服务热线 : 400-002-0926 地址 : 山东省聊城市湖南路东首瑞柏中国

